Информацию из данного раздела нельзя использовать для самолечения и самодиагностики. В случае схожих симптомов, боли или иного обострения заболевания лечение должен назначать только лечащий врач.
Понятие и особенности заболевания
Шейный остеохондроз — это совокупность дегенеративных процессов, затрагивающих межпозвонковые диски и окружающие их структуры в области шеи. В международной классификации болезней данный термин отдельно не выделяется, однако в клинической практике он используется для описания возрастных и функциональных изменений позвоночника.
Шейный отдел включает семь позвонков и отличается высокой подвижностью. Благодаря этому человек может выполнять наклоны, повороты и вращательные движения головой. Между позвонками расположены диски, выполняющие амортизационную функцию. Они состоят из мягкого центрального ядра и плотной оболочки из коллагеновых волокон.
При неблагоприятных условиях диски постепенно теряют влагу и эластичность, становятся менее устойчивыми к нагрузке. Это приводит к снижению их высоты, перераспределению давления на суставы позвоночника и развитию вторичных изменений.
Механизм развития
Основу патологического процесса составляет постепенное «старение» межпозвонкового диска. Уменьшается содержание жидкости в центральной части, нарушается структура фиброзного кольца, ухудшается питание тканей.
Снижение упругости вызывает микротравмы, растяжение связок и нестабильность сегмента. Организм пытается компенсировать это формированием костных разрастаний — остеофитов. Однако такие изменения могут приводить к сужению межпозвонковых отверстий и раздражению нервных корешков.
При выраженных изменениях возможны протрузии и грыжи дисков, которые создают дополнительное давление на нервные структуры или спинной мозг.
Причины и предрасполагающие факторы
Развитие дегенеративных процессов в шейном отделе чаще всего связано с сочетанием нескольких факторов.
Нагрузочные причины:
- длительное пребывание в статичной позе;
- неправильное положение головы во время работы;
- хроническое мышечное перенапряжение;
- интенсивные физические нагрузки.
Обменные нарушения:
- избыточная масса тела;
- эндокринные расстройства;
- нарушения минерального обмена.
Травматические воздействия:
- резкие движения головы;
- последствия дорожно-транспортных происшествий;
- спортивные повреждения.
Возрастные изменения:
- естественное снижение высоты дисков;
- уменьшение эластичности связочного аппарата.
Наследственные особенности соединительной ткани и недостаточная физическая активность также повышают вероятность раннего развития заболевания.
Клинические проявления
Симптомы зависят от того, вовлечены ли нервные корешки, сосуды или спинной мозг.
Боль:
- локальная в области шеи;
- распространяющаяся в плечо, руку или лопатку;
- усиливающаяся при движениях.
Скованность и снижение подвижности:
- ощущение «зажатости» мышц;
- ограничение поворотов головы.
Неврологические признаки:
- онемение пальцев;
- покалывание или чувство «ползания мурашек»;
- снижение силы в руках;
- головные боли в затылке.
Сосудистые симптомы:
- головокружение;
- шум в ушах;
- нестабильность артериального давления.

Диагностика
Для уточнения характера изменений применяются инструментальные методы.
- Рентгенография выявляет снижение высоты дисков и костные разрастания.
- МРТ позволяет оценить состояние дисков, нервных корешков и спинного мозга.
- КТ применяется для детальной визуализации костной ткани.
- Ультразвуковое исследование сосудов помогает оценить кровоток в позвоночных артериях.
- Электромиография используется при подозрении на поражение нервов.
Лабораторные анализы выполняются для исключения воспалительных или системных заболеваний.
Лечение
Терапия зависит от выраженности симптомов и стадии процесса.
Консервативные методы
Медикаментозная поддержка:
- противовоспалительные препараты;
- средства для расслабления мышц;
- витамины группы B;
- при необходимости — лечебные блокады.
Реабилитационные мероприятия:
- лечебная гимнастика;
- массаж;
- физиотерапия;
- дозированное вытяжение;
- иглорефлексотерапия.
Главная задача — уменьшить боль, стабилизировать позвоночный сегмент и восстановить подвижность.
Хирургическое лечение
Оперативное вмешательство рассматривается при выраженной компрессии спинного мозга или при прогрессирующем неврологическом дефиците. Применяются дискэктомия, фиксация позвонков или установка искусственного диска.
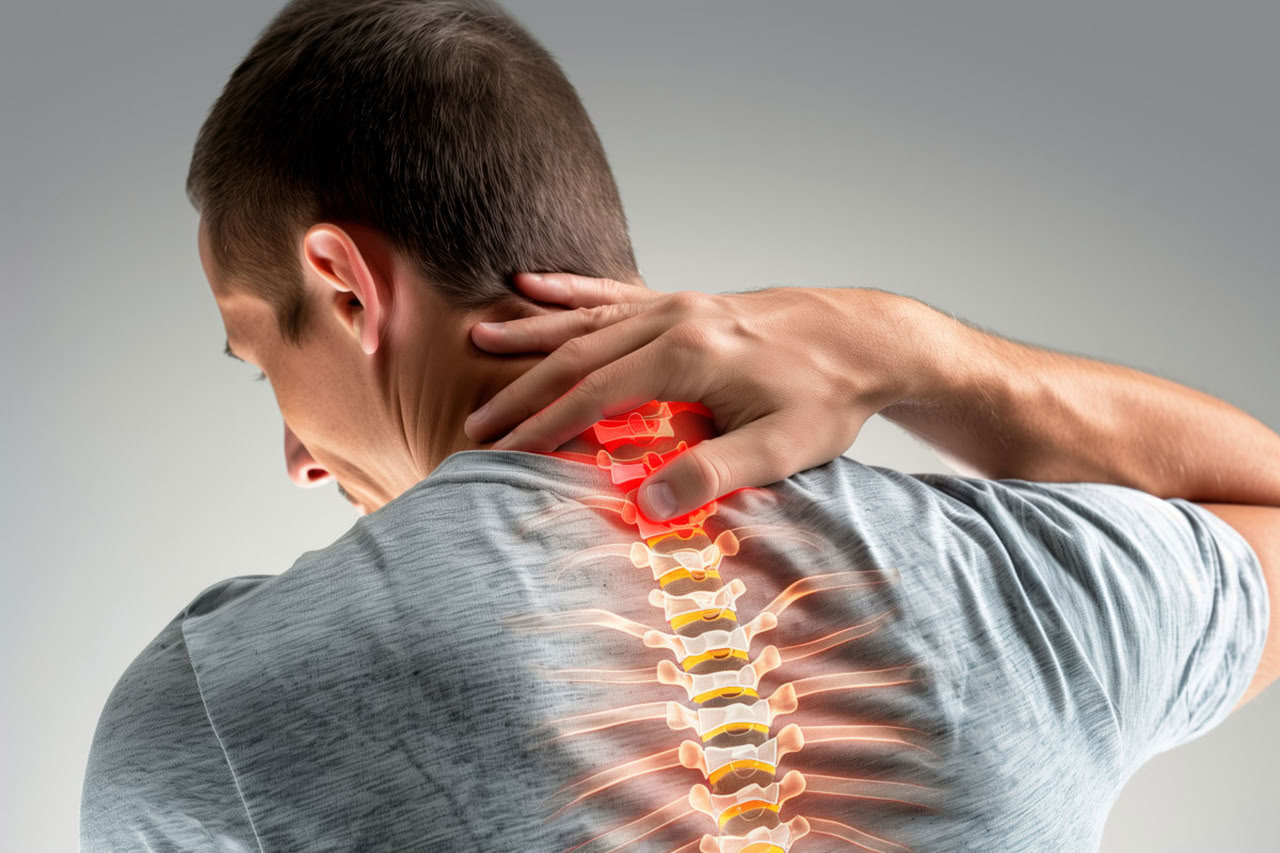
Возможные осложнения
При отсутствии терапии могут развиться:
- хронический болевой синдром;
- стойкие неврологические нарушения;
- нарушение координации;
- снижение чувствительности конечностей.
Профилактические меры
- регулярная разминка при сидячей работе;
- поддержание правильной осанки;
- укрепление мышц шеи;
- грамотная организация рабочего места;
- подбор удобной подушки;
- умеренная физическая активность;
- контроль массы тела.
Своевременное обращение к врачу при первых признаках дискомфорта в области шеи значительно снижает риск прогрессирования дегенеративных изменений.
Источники
- Клинические рекомендации «Дегенеративные заболевания позвоночника».
Ассоциация нейрохирургов России, Ассоциация травматологов-ортопедов России, Союз реабилитологов России и др. — 2024. - Клинические рекомендации «Боль в спине у взрослых».
Министерство здравоохранения РФ, Ассоциация междисциплинарной медицины — актуальная редакция. - Национальное руководство по неврологии / Под ред. Е.И. Гусева, А.Н. Коновалова. — М.: ГЭОТАР-Медиа.
- Травматология и ортопедия. Национальное руководство / Под ред. С.П. Миронова. — М.: ГЭОТАР-Медиа.
Поставить диагноз, определить заболевание и его причины, назначить лечение может только квалифицированный врач.

