Информацию из данного раздела нельзя использовать для самолечения и самодиагностики. В случае схожих симптомов, боли или иного обострения заболевания лечение должен назначать только лечащий врач.
Содержание
Нужна консультация?
Наши специалисты ответят на любой интересующий вопрос
Полость матки выстилает слизистая оболочка, необходимая для развития эмбриона, — эндометрий. Когда она аномально разрастается, говорят о гиперплазии. Слой становится толще, меняет структуру, из-за чего появляются нарушения цикла, кровотечения. Как изменяется эндометрий при гиперплазии, опасно ли это, на какие признаки обратить внимание и когда обращаться к врачу — читайте в нашем блоге. Расскажем, как выявить и лечить патологию — от гормональной терапии до хирургических методов.
Что такое гиперплазия эндометрия матки, как изменяется слизистая
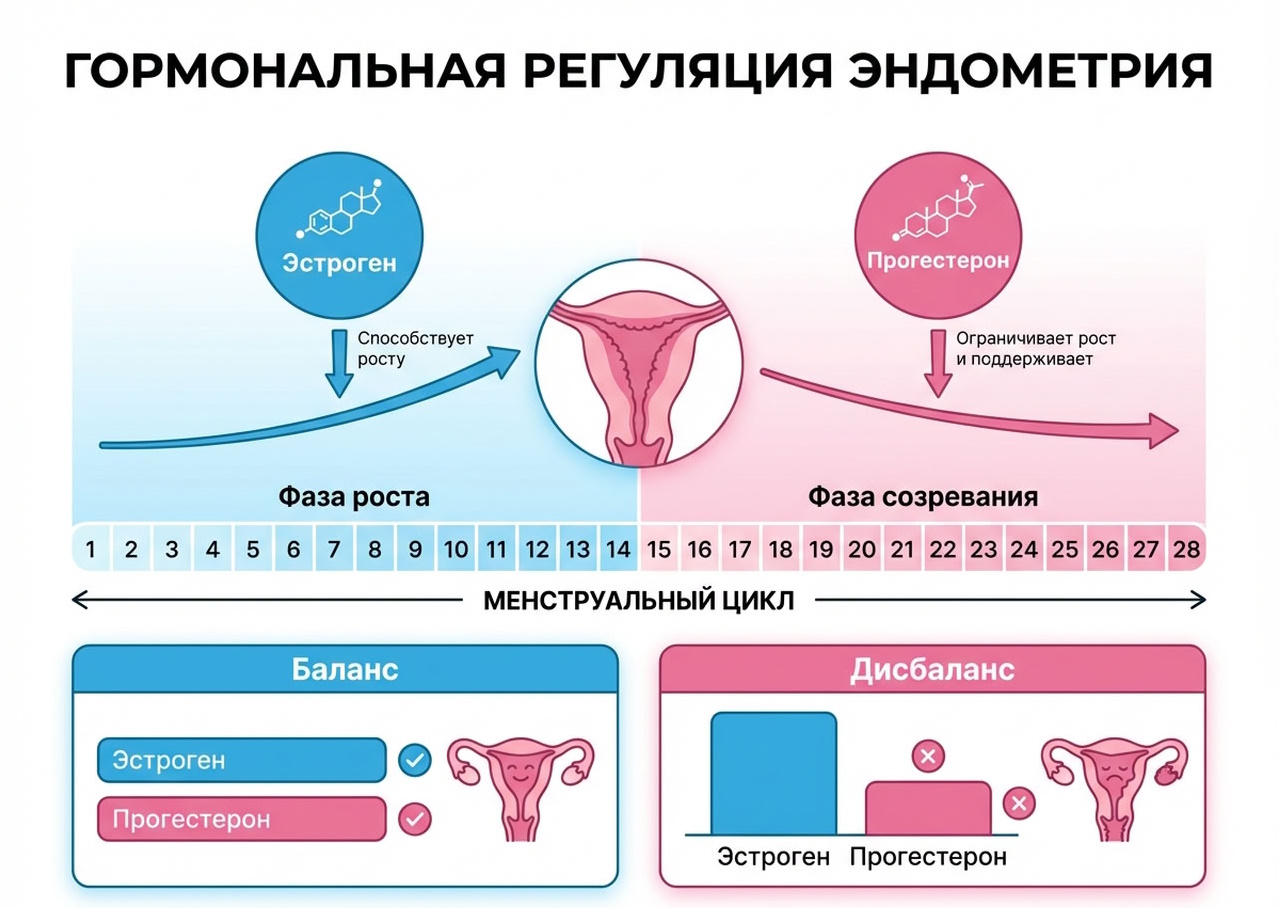
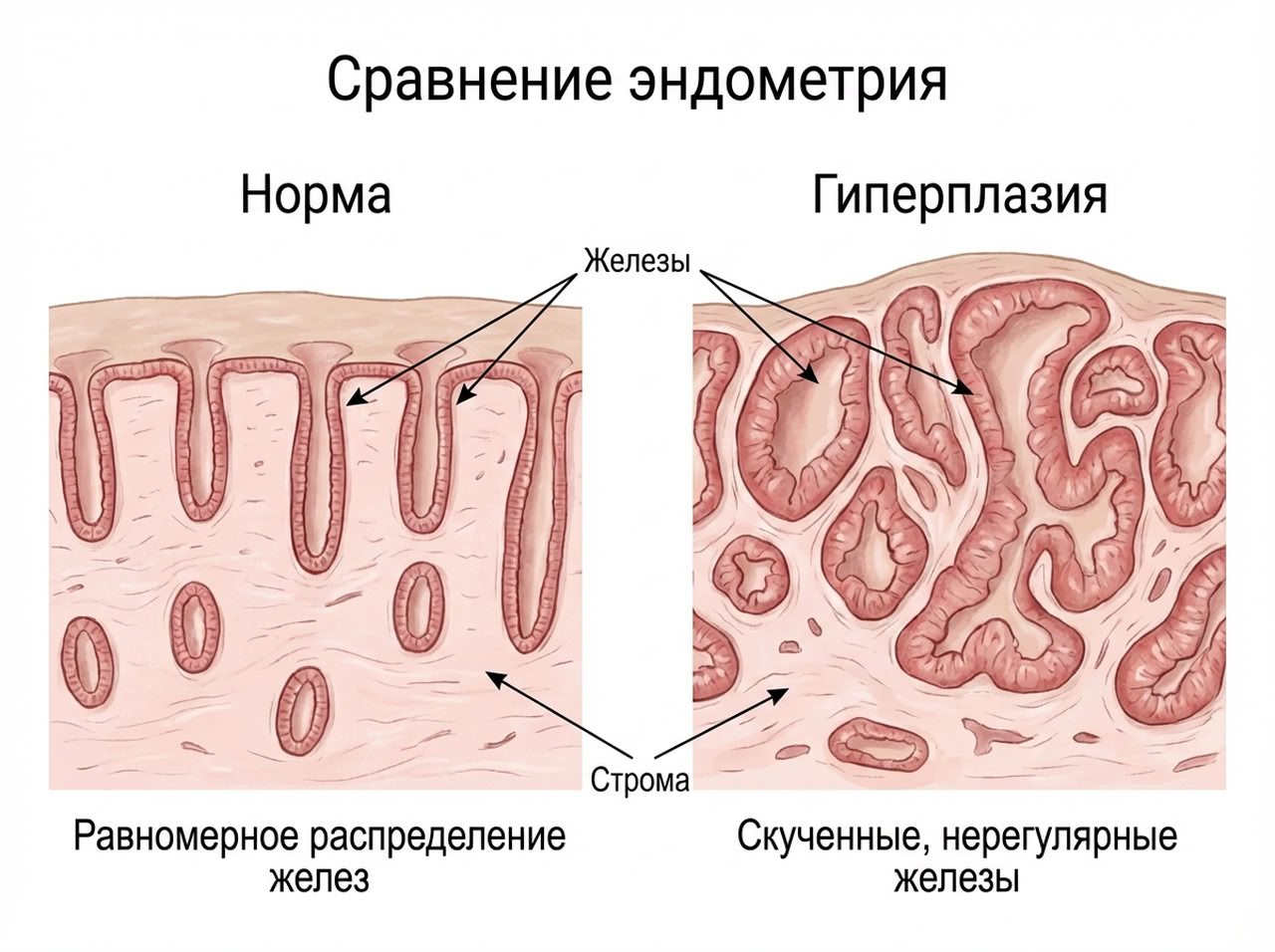
Гиперплазией называют доброкачественное разрастание эндометрия. Это слизистый слой, выстилающий матку изнутри. Он состоит из равномерно распределенных желез и соединительной ткани (стромы). В норме эндометрий каждый цикл растет, чтобы подготовиться к вынашиванию ребенка.
Под действием эстрогенов в начале цикла эндометрий становится толще, чтобы принять оплодотворенную яйцеклетку. После овуляции начинает преобладать прогестерон — он ограничивает избыточный рост слизистой. Если зачатия не происходит, уровень гормонов снижается, функциональный слой эндометрия отторгается, выходит наружу во время менструации.
При гормональном дисбалансе (слишком много эстрогенов, мало прогестерона) этот процесс нарушается. Слизистая продолжает расти, становится толще, чем должна быть для конкретной фазы цикла. Меняется ее структура: железистые элементы начинают преобладать над соединительнотканной основой. Так формируется гиперплазия.

Причины развития заболевания
Главный пусковой механизм — гормональный дисбаланс. Эндометрий при гиперплазии получает слишком сильный и длительный стимул к росту со стороны эстрогенов. Прогестерона не хватает, чтобы вовремя остановить этот процесс, перевести слизистую в фазу созревания и отторжения.
Чаще всего к такому дисбалансу приводят:
- ановуляторные циклы, когда яйцеклетка не выходит из яичника;
- периоды гормональной перестройки — перименопауза, ранняя постменопауза;
- заместительная терапия эстрогенами без прогестагенного компонента (нужен для защиты эндометрия);
- длительный прием тамоксифена и некоторых других препаратов;
- гормонально активные опухоли яичников. Они могут в больших количествах производить эстрогены, что приводит к постоянной стимуляции эндометрия, его чрезмерному утолщению;
- нарушения со стороны эндокринной системы и обмена веществ — сахарный диабет 2-го типа, инсулинорезистентность, заболевания щитовидной железы. Такие расстройства влияют на общий гормональный фон;
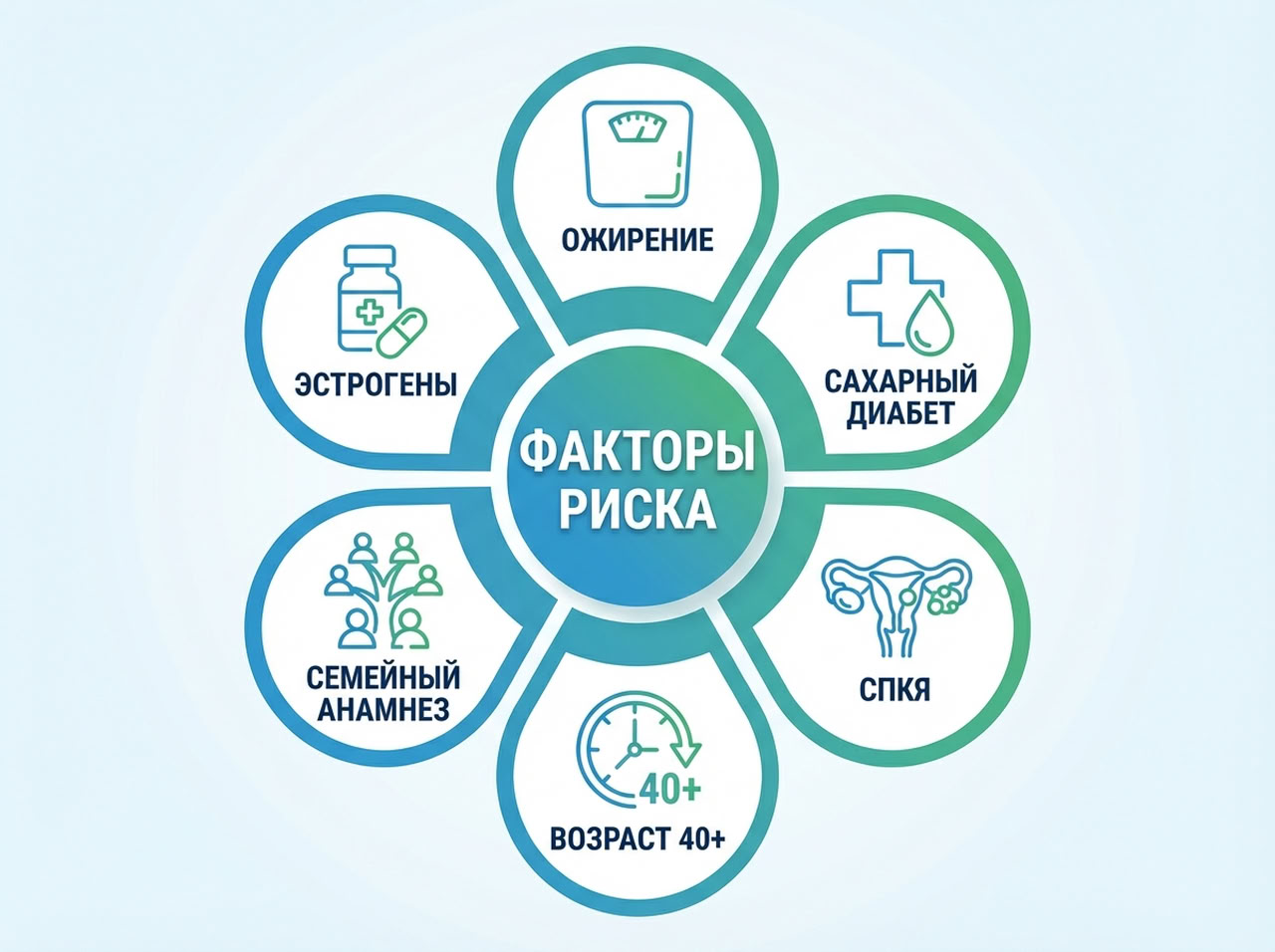
- ожирение — жировая ткань участвует в обмене половых гормонов, способствует повышению уровня эстрогенов. Чем выше индекс массы тела, тем вероятнее риск рецидивов.
Возможны два пути развития заболевания:
- Гормонозависимый — наиболее распространенный. Избыточная выработка эстрогенов, нехватка прогестерона стимулируют разрастание эндометрия.
- Гормононезависимый — встречается реже. Ткань реагирует на обычный уровень гормонов атипичным ростом. Это возможно при хроническом воспалении или изменении чувствительности рецепторов эндометрия.
Аномальный рост слизистой — обычно результат длительного дисбаланса, который имеет свои причины. Их важно выяснить и скорректировать, иначе даже после успешной терапии возможны рецидивы.
Факторы риска
При некоторых условиях вероятность развития гиперплазии повышается. Наиболее значимые факторы:
- возраст старше 35–40 лет, климакс;
- артериальная гипертензия;
- синдром поликистозных яичников;
- начало менструаций до 12 лет;
- позднее наступление менопаузы — после 55 лет;
- отсутствие в анамнезе беременностей, родов;
- наследственные синдромы, включая синдром Линча.
Объединяющим механизмом большинства этих факторов является более длительное или выраженное влияние эстрогенов на слизистую оболочку матки без достаточного прогестеронового контроля. Именно поэтому женщинам из группы риска особенно важно не пропускать профилактические осмотры, не оставлять без внимания любые изменения цикла.
Согласно клиническим наблюдениям, сочетание нескольких факторов (например, ожирение + диабет + ановуляция) существенно увеличивает вероятность развития и прогрессирования заболевания. Поэтому клинические рекомендации при гиперплазии эндометрия включают не только комплексную терапию, но и контроль веса, метаболических нарушений.
Типы гиперплазии эндометрия
По характеру распространения выделяют:
- очаговую гиперплазию эндометрия — перестройка и утолщение слизистой выражены неравномерно, очагами. Такая форма нередко сочетается с полипами. Периодически могут появляться мажущие выделения между менструациями, после полового акта;
- диффузную форму — эндометрий разрастается равномерно по всей своей площади. Чаще всего состояние вызвано общим гормональным сбоем — избытком эстрогенов во всем организме. Симптомы — обильные, длительные менструации (меноррагия) или задержки, после которых начинаются сильные кровотечения.
По структуре выделяют железистую и кистозную гиперплазию эндометрия. В первом случае разрастается железистая ткань, во втором — расширяются железы, образуя кистозные полости. Встречаются также железисто-кистозные варианты — сочетают признаки обоих процессов.
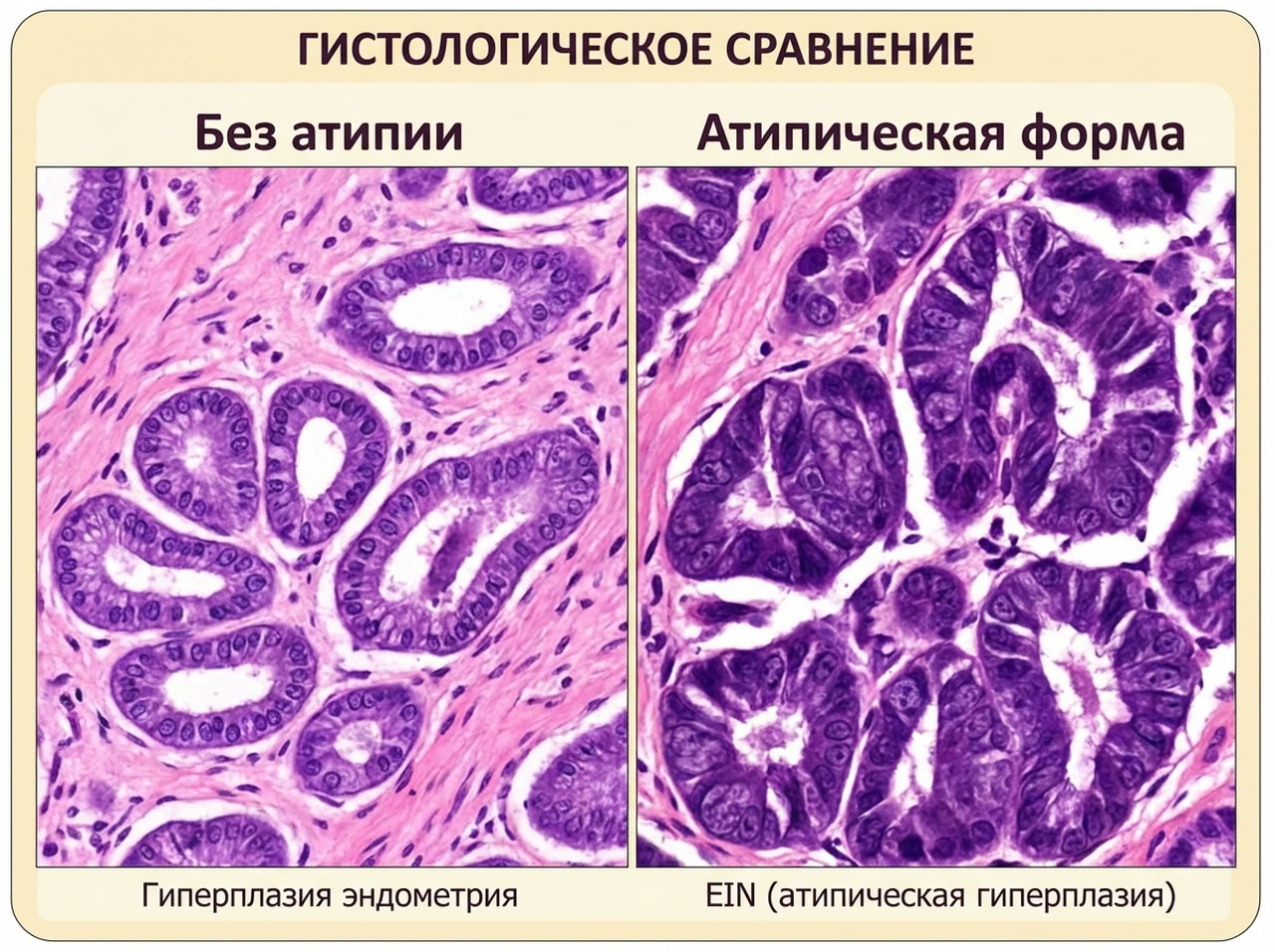
С клинической точки зрения решающим фактором является наличие или отсутствие атипии — от этого зависят тактика лечения, прогноз.
- Гиперплазия без атипии считается доброкачественным вариантом. Клетки сохраняют нормальную структуру, признаков злокачественного перерождения нет. В большинстве случаев применяют гормональную терапию, проводят регулярное динамическое наблюдение.
- Атипическая форма способна переродиться в раковую опухоль. В ткани обнаруживаются атипичные клетки с измененной структурой, признаками генетических нарушений. В гистологическом заключении используют термин EIN (эндометриальная интраэпителиальная неоплазия). Риск озлокачествления значительно выше, 25–40% и более, особенно в пери- и постменопаузе.
Окончательный диагноз устанавливается только по результатам гистологического исследования. Ни УЗИ, ни клинические проявления не позволяют точно определить форму без анализа ткани.
Симптомы гиперплазии эндометрия: на что обратить внимание
На начальных стадиях заболевание может протекать практически бессимптомно. Нередко изменения выявляются случайно при плановом УЗИ. Однако чаще всего поводом для обращения к врачу становятся нарушения менструального цикла, выделения с кровью.
Насторожиться следует, если обнаруживаются следующие признаки гиперплазии эндометрия:
- цикл укорачивается (до 21 дня) или удлиняется (более 35 дней);
- менструации длятся больше недели;
- объем кровопотери увеличился, появились сгустки;
- между менструациями или после полового акта появляются кровянистые выделения;
- наблюдаются слабость, утомляемость, бледность кожи (признаки анемии на фоне кровопотерь).
В репродуктивном возрасте гиперплазия может проявляться отсутствием беременности при регулярной половой жизни. Это связано с тем, что измененный эндометрий не обеспечивает нормальную имплантацию эмбриона.
Гиперплазия эндометрия в менопаузе и постменопаузе чаще проявляется не болевым синдромом, а скудными или умеренными кровянистыми выделениями. Даже однократный эпизод такого кровотечения требует обязательного обследования с гистологическим исследованием. В этом возрасте важно своевременно исключить онкологический процесс.
Выраженность симптомов не всегда отражает тяжесть патологии. Иногда при значительном утолщении слизистой жалобы минимальны, а при небольших очаговых изменениях кровотечения могут быть интенсивными. Поэтому при любых нестандартных изменениях цикла необходима диагностика.

Какие могут быть осложнения
При затяжном течении, отсутствии терапии заболевание может приводить к системным нарушениям. Они связаны с хронической кровопотерей, гормональными сбоями. Вероятность осложнений определяется формой процесса, возрастом пациентки, наличием сопутствующих патологий.
Железодефицитная анемия
Обильные менструации, межменструальные кровотечения постепенно истощают запасы железа в организме. Снижается уровень гемоглобина, появляются слабость, головокружение, повышенная утомляемость, головокружение, одышка при физической нагрузке, ломкость ногтей, выпадение волос.
Иногда анемия становится первым поводом для обследования, а уже затем выявляется гиперплазия. Особенно выраженные нарушения возможны при длительных кровотечениях.
Нарушение фертильности
Гиперплазия нередко развивается на фоне ановуляции, гормонального дисбаланса. Однако даже при сохраненной овуляции измененный эндометрий может быть функционально несостоятельным.
Для наступления беременности слизистая оболочка матки должна пройти все этапы подготовки. Когда нарушается структура ткани, кровообращение, меняется соотношение желез и стромы — имплантация эмбриона затрудняется. Это увеличивает риск бесплодия, преждевременных родов.
У многих пациенток гиперплазия выявляется случайно, при обследовании по поводу бесплодия.
Рецидивы
Даже после проведенной терапии возможен возврат заболевания. Это чаще происходит, если сохраняются провоцирующие факторы: ожирение, инсулинорезистентность, хроническая ановуляция, гормональные нарушения.
По данным клинических наблюдений, при неатипических формах рецидивы встречаются относительно редко, но при отсутствии контроля и коррекции причин риск возрастает. Поэтому после лечения обязательны динамическое наблюдение, контрольные обследования.
Онкозаболевания
Самое серьезное осложнение — переход в злокачественную форму. При гиперплазии эндометрия без атипии риск развития рака невысок — менее 5%.
Если в тканях матки присутствуют измененные клетки, вероятность озлокачествления повышается. Это состояние рассматривается как предраковое. Атипический процесс иногда выявляется при гистологическом исследовании уже вместе с ранними формами рака. Даже при умеренных жалобах при наличии атипии требуются тщательный контроль, активная тактика лечения.
Методы диагностики
При обследовании важно не только увидеть утолщение слизистой, но и понять, какие изменения происходят на уровне клеток. От этого зависит схема терапии, оценка онкологического риска.
На приеме врач уточняет:
- характер, продолжительность менструаций, наличие межменструальных выделений;
- прием гормональных препаратов;
- репродуктивные планы;
- наличие сопутствующих патологий (ожирение, СПКЯ, диабет);
- семейный анамнез по онкологическим заболеваниям.
Визуальный осмотр с использованием гинекологических зеркал, пальпация позволяют исключить воспалительные процессы, объемные образования. Но эти методы носят вспомогательный характер.
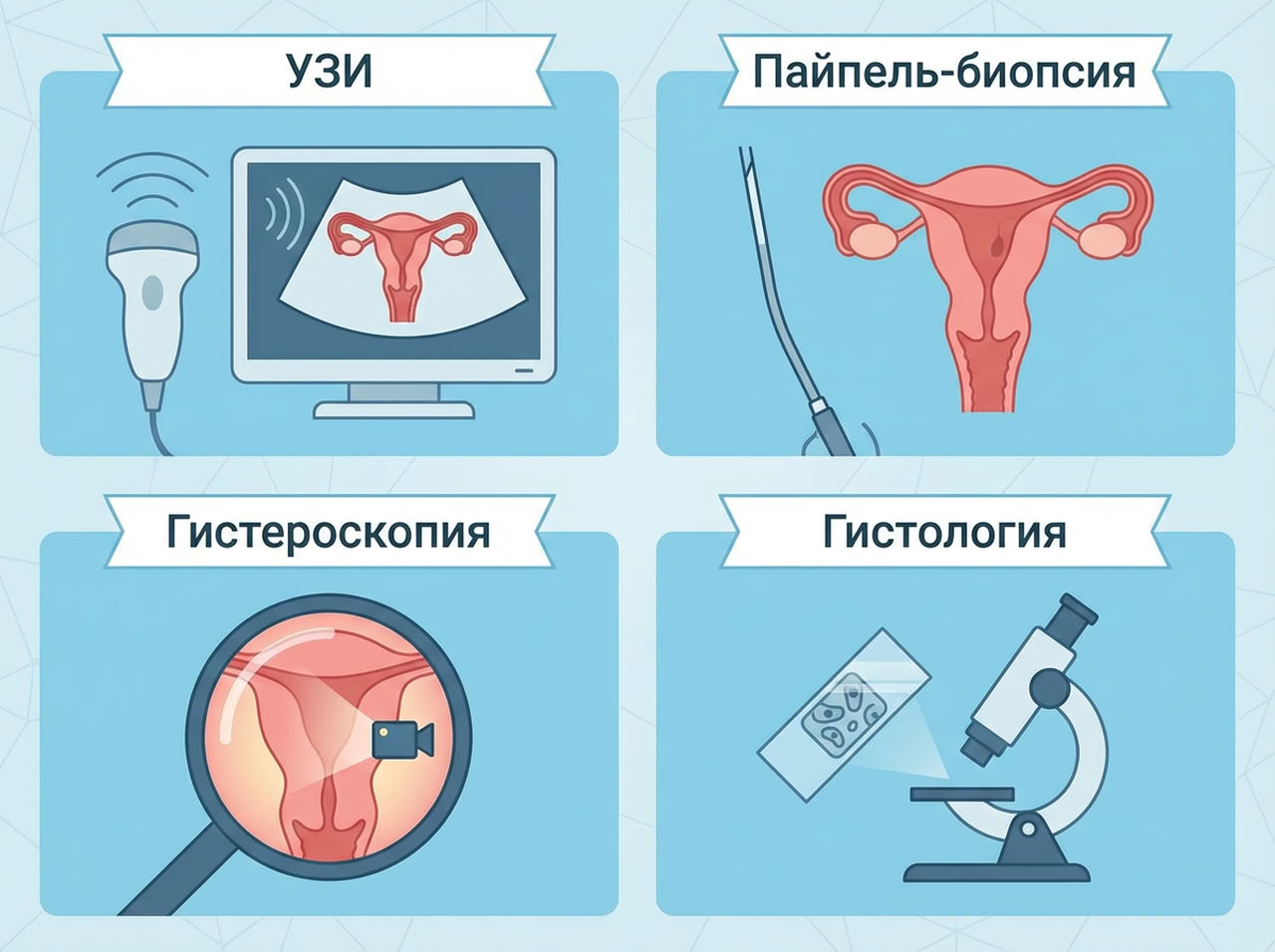
УЗИ органов малого таза — основной, но не единственный метод диагностики. Он помогает заподозрить проблему, дает основание для дальнейшего обследования. Чаще выполняется трансвагинально — этот способ более информативен. У пациенток репродуктивного возраста процедуру проводят вначале цикла (в первую неделю), чтобы корректно оценить толщину, структуру эндометрия.
В постменопаузе ориентируются на толщину слизистой (не должна превышать 5 мм). Но даже если показатель больше, это еще не окончательный диагноз. При кровянистых выделениях порог настороженности ниже — даже 4 мм может требовать диагностики.
Далее проводится забор ткани с гистологическим исследованием. Используют несколько методов:
- Пайпель-биопсия — менее инвазивный способ получения аспирата (небольших фрагментов эндометрия, жидкости из матки).
- Гистероскопия с прицельной биопсией — позволяет осмотреть полость матки, взять материал из подозрительных участков.
- Диагностическое выскабливание — применяется по показаниям, например, при выраженном кровотечении.
Выскабливание при гиперплазии эндометрия выполняет двойную функцию: остановка кровотечения, забор материала для гистологии.
Только морфологическое исследование подтверждает диагноз, позволяет выявить или исключить атипические клетки. Только после получения гистологического заключения врач может точно определить форму процесса, выбрать обоснованную тактику лечения.
Дифференциальная диагностика (УЗИ, доплерометрия, гистология) позволяет исключить другие возможные причины маточных кровотечений:
- полипы;
- подслизистую миому;
- хронический эндометрит;
- рак;
- гормональные нарушения без структурной перестройки слизистой.
Особенно часто гиперплазию путают с полипами. Полип — это локальное образование слизистой, требующее удаления. Гиперплазия — это перестройка всей или части слизистой. Иногда эти процессы сочетаются.
Современные подходы к лечению гиперплазии эндометрия
Перед тем как назначить терапию, доктор учитывает несколько факторов:
- присутствуют ли атипичные клетки;
- в каком возрасте и гормональном статусе пациентка (репродуктивный период, климакс);
- планирует ли беременность;
- имеет ли хронические заболевания, нарушения обмена веществ.
Современные клинические рекомендации предполагают четкую последовательность действий: подтвердить диагноз гистологически, оценить онкологические риски, остановить кровотечение, устранить последствия аномального роста ткани, предупредить рецидив.
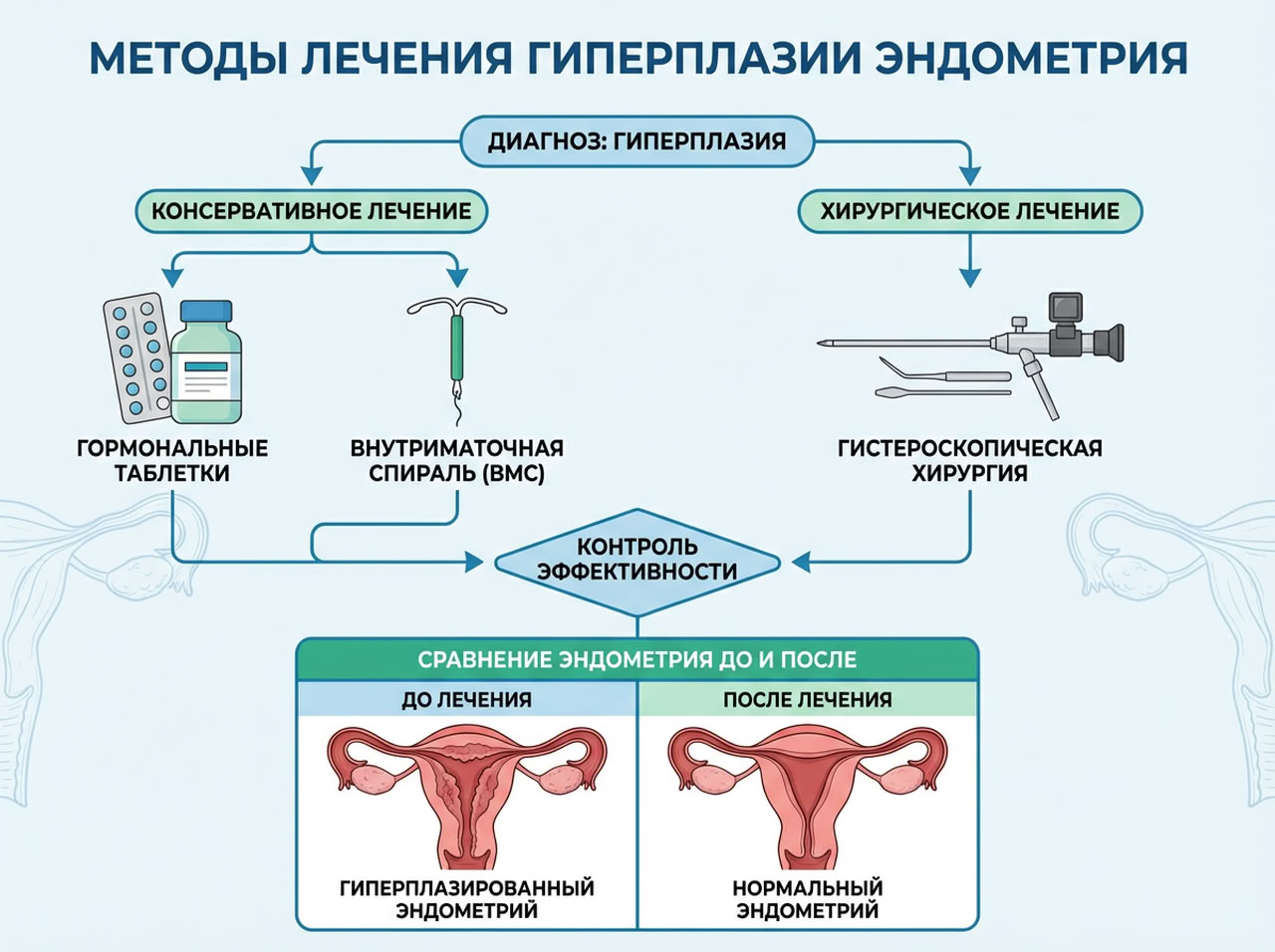
Рассмотрим, как лечат гиперплазию эндометрия сегодня в зависимости от клинической картины и других факторов.
Наблюдение
Выжидательная тактика возможна, если:
- отсутствуют выраженные симптомы;
- подтверждена неатипическая форма;
- нет значимых факторов риска.
Ключевую роль играет динамический контроль с повторными осмотрами, УЗИ, а при необходимости — повторной биопсией.
По данным исследований, часть неатипических форм может регрессировать самостоятельно, но решение о наблюдении принимает врач после оценки всех рисков.
Медикаментозное лечение
Цель — нормализовать функционирование слизистой, убрать причины, поддерживающие избыточный рост эндометрия, нейтрализовать влияние эстрогенов.
Основной метод терапии при гиперплазии эндометрия без атипии — гормональная коррекция.
Чаще всего используют:
- препараты прогестерона (прогестагенов) курсами или в постоянном режиме;
- внутриматочную систему с левоноргестрелом («гормональную спираль») — в полость матки устанавливается небольшое устройство, которое выделяет синтетический аналог прогестерона;
- комбинированные схемы по показаниям;
- коррекцию сопутствующих факторов (снижение массы тела, контроль уровня глюкозы, лечение эндокринных нарушений).
При выраженных кровотечениях назначают гемостатическую терапию, а при анемии — препараты железа для восстановления гемоглобина.
После курса обязательны контрольные обследования. Критерием эффективности считается отсутствие патологических изменений по результатам повторной гистологии.
Хирургическое лечение
Возможные варианты операций при гиперплазии эндометрия :
- гистероскопия с удалением локальных очагов, полипов;
- выскабливание — для остановки кровотечения;
- радикальные операции — при атипической форме, частых рецидивах или невозможности обеспечить безопасное наблюдение.
Объем и характер вмешательства определяются клинической ситуацией. Специалист оценивает результаты гистологии (есть ли клеточная атипия), сопутствующие заболевания, гормональный фон, риски прогрессирования. Обязательно учитывает возраст женщины, ее планы на беременность.
Прогноз при гиперплазии эндометрия
Многое зависит от формы процесса. При одних вариантах изменения обратимы и хорошо контролируются, при других — требуется тщательное наблюдение, активная тактика.
Диффузная форма без атипии считается доброкачественной, хорошо лечится гормональными препаратами. При корректном лечении регресс достигается у подавляющего числа пациенток. Однако возможны рецидивы, особенно если сохраняются провоцирующие факторы — ожирение, хроническая ановуляция, выраженные метаболические нарушения. Поэтому даже при хорошем результате важно не прекращать наблюдение.
- Атипическая гиперплазия эндометрия является предраковым состоянием, то есть, способна перейти в онкозаболевание. Поэтому в таких случаях применяются хирургические методы, особенно у женщин старше 50 лет.
- Очаговая форма (полипы) чаще требует хирургического удаления, так как лекарствами устранить полип практически невозможно.
- Отдельная группа — женщины в менопаузе, постменопаузе. В этом возрасте даже незначительные кровянистые выделения требуют диагностики.
Прогноз во многом зависит от того, насколько рано выявлены изменения. Поэтому при любых настораживающих признаках важно сделать УЗИ, подтвердить диагноз по гистологии, а затем пройти системное лечение. Регулярный контроль снижает риск осложнений, позволяет вовремя скорректировать тактику.

Меры профилактики
Специфической профилактики, полностью исключающей риск развития заболевания, не существует. Однако некоторые меры, которые действительно помогают снизить вероятность гормонального дисбаланса. К ним относятся:
- контроль массы тела, коррекция веса при необходимости;
- лечение сахарного диабета;
- регулярные осмотры у гинеколога;
- внимательное отношение к изменениям цикла, выделениям вне менструаций;
- своевременное обследование при любых выделениях после наступления менопаузы;
- грамотный подбор гормональной терапии только под наблюдением специалиста.

Профилактические визиты к гинекологу особенно важны для женщин старше 35–40 лет, а также при наличии факторов риска. Ранняя диагностика позволяет выявить изменения на этапе, когда лечение не требует радикальных вмешательств.
При раннем выявлении гиперплазия хорошо поддается терапии. Ключевой момент — внимательное отношение к своему циклу, общему состоянию. Если вы заметили тревожные симптомы, о которых шла речь выше, обратитесь к специалистам.
В клинике «МРТшка» можно пройти комплексную диагностику по современным стандартам: выполнить УЗИ органов малого таза, сдать необходимые анализы, получить консультацию гинеколога. Чем раньше уточнен диагноз и начата терапия, тем выше вероятность сохранить репродуктивное здоровье.
Список использованной литературы
- Гиперплазия эндометрия: клинические рекомендации / Российское общество акушеров-гинекологов // Москва, 2025.
- Айламазян Э. К., Рябцева И. Т., Яковлев В. Г. Гинекология. Учебник для медицинских вузов // Санкт-Петербург: СпецЛит, 2008. — 432 с.
- Габидуллина Р. И., Смирнова Г. А., Нухбала Ф. Р. и др. Гиперпластические процессы эндометрия: современная тактика ведения пациенток // Гинекология — 2019. Т. 21. № 6. С. 53–58.
- Адамян Л. В., Мельникова Н. С., Касян В. Н. Патология эндометрия в постменопаузе: нужен ли ультразвуковой скрининг? // Проблемы репродукции — 2019. Т. 25. № 2. С. 113–119.
- Арутюнян Н. А., Джибладзе Т. А. Роль определения иммуногистохимических маркеров эндометрия у женщин с бесплодием и гиперплазией эндометрия // Архив акушерства и гинекологии им. В. Ф. Снегирева — 2015. № 4. С. 27–28.
- Hutt S., Tailor A., Ellis P., Michael A., Butler-Manuel S., Chatterjee J. The role of biomarkers in endometrial cancer and hyperplasia: a literature review // Acta Oncologica — 2019. Vol. 58. No. 3. P. 342–352.
- Ring K. L., Mills A. M., Modesitt S. C. Endometrial Hyperplasia // Obstetrics & Gynecology — 2022. Vol. 140. No. 6. P. 1061–1075.
- Nees L. K., Heublein S., Steinmacher S. et al. Endometrial hyperplasia as a risk factor of endometrial cancer // Gynecologic Oncology — 2022. Vol. 306. P. 407–421.
Поставить диагноз, определить заболевание и его причины, назначить лечение может только квалифицированный врач.